Панкреатит – причины, симптомы и лечение – Часть 2-я
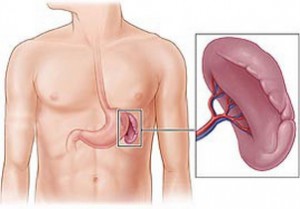
Панкреатит — это воспалительно-дегенеративный процесс, происходящий в поджелудочной железе. Во второй части большой статьи мы рассмотрим симптомы хронического панкреатита, способы его диагностики, лечение, и конечно же диеты рекомендуемую при этом неприятном и опасном заболевании.
 Содержание статьи:
Содержание статьи:
- Причины возникновения панкреатита.
- Симптомы острого панкреатита.
- Лечение острого панкреатита.
- Симптомы хронического панкреатита.
- Диагностика хронического панкреатита.
- Лечение хронического панкреатита.
- Диета при хроническом панкреатите.
Симптомы хронического панкреатита.
При хроническом панкреатите на фоне воспалительных процессов в тканях поджелудочной железы происходят структурные изменения. Эти изменения приводят к тому, что самим органом уменьшается выработка ферментов, таких как: липаза, трипсин; а в области поджелудочной железы нарушается кровообращение. При этом, даже после устранения провоцирующих факторов, патологические изменения в поджелудочной железе сохраняются и продолжают развиваться морфологические нарушения работы железы.
В развитии хронического панкреатита определяют два этапа, начальный — который может длиться годами и периодически проявлять себя неприятными симптомами (в основном через 10-15 минут после еды, продолжительностью до несколько часов), и этап — когда поджелудочная железа беспокоит постоянно.
Локализации боли хронического панкреатита носит тот же характер, как и в случае с острым. В основном боль появляется после приема жирной, жаренной, острой пищи, газированных напитков и сладкого.
На последней стадии хронического панкреатита, когда поджелудочная железа начинает атрофироваться у человека развивается сахарный диабет, он теряет аппетит и худеет.
Исходя из различных симптоматических проявлений, с которыми сталкиваются больные с хроническим панкреатитом, выделяют 4 основных вида заболевания:
— Диспепсический вид — при этой форме панкреатита больной страдает диареей, вздутием живота, снижением массы тела.
— Бессимптомный вид – это самая страшная форма, поскольку заболевание годами не проявляет себя никакими признаками, симптомами и человек даже не догадывается о ее существовании и о происходящих в организме нарушениях.
— Псевдоопухолевый вид — эта форма панкреатита своими симптомами напоминает развитие рака поджелудочной железы. Основной признак этого заболевания — желтушность кожи, склер и пр.
— Болевой вид – характеризуется выраженным болезненным синдромом, который появляется после приема пищи и особенно алкоголя.
Диагностика хронического панкреатита.
При перечисленных выше симптомах, и особенно при появляющихся болях, конечно же в первую очередь следует обратиться к врачу-гастроэнтерологу. Только врач сможет установить точный диагноз.
Анализ крови при развитии этого заболевания показывает небольшую анемию. Когда заболевание обостряется, может повышаться уровень лейкоцитов, СОЭ и глобулин. Также наблюдается повышение уровня глюкозы, что говорит о возможном развитии сахарного диабета. В крови у больного обнаруживается повышенный уровень амилазы, трипсина, липазы и антитрипсина, из-за этого воспаляется головка поджелудочной железы, сдавливаются протоки.
Анализ кала показывает на изменение уровня эластазы, а уровень стеаторея (непереваренный жир) укажет на сбои в работе поджелудочной железы.
С помощью дуоденорентгенографии или УЗИ выявляют искривление двенадцатиперстной кишки, а точнее ее вдавливание за счет увеличение головки поджелудочной железы. Компьютерная томография способна увидеть даже небольшие диффузные изменения структуры ее тканей.
Лечение хронического панкреатита.
Как уже должно быть понятно, симптомы этого заболевания могут быть слабо- и остро-выраженными. При сильном обострении необходима помощь врача, показана госпитализация и соответствующая терапия, как при остром панкреатите.
Одним из главных и неприятных терапевтических мероприятий является соблюдение строгой диеты (о которой мы поговорим чуть ниже), которая исключает все вкусные-вредные продукты: шашлыки, шоколад, сладости, грибы, острые, жареные блюда, фаст-фуд и пр. Больной иногда пожизненно должен соблюдать диету, принимать препараты при секреторной недостаточности поджелудочной железы, спазмолитики.
Рекомендуется 2 раза в год посещать курорты с минеральными водами, для прохождения лечебных мероприятий, с питьем лечебных минеральных вод из источников.
При интенсивной боли назначаются спазмолитики — Но-Шпа, Дротаверин, которые уменьшают воспаление в поджелудочной железе и соответственно снижают боль. Можно короткими курсами назначать антисекреторные препараты, такие как: Омепразол или Диакарб и др. Врачом можеь быть назначен Октреотид, лекарственный препарат, подавляющий выработку гормонов железой, поскольку эти гормоны стимулируют работу железы и тем самым вызывают боль.
При длительном протекании хронического панкреатита, поджелудочная железа утрачивает способность полноценно функционировать. Чтобы помочь ей и снизить болевые ощущения, назначают прием дополнительных панкреатических ферментов:
Фестал – его следует пить 3 р/день по 1 таблетке во время еды, обычно его сочетают с гистаминовыми блокаторами для уменьшения кислотности в желудке (Фамотидин, Циметидин).
Панкреатин – это ферменты поджелудочной железы, принимаемые также 3 р/день по 2 табл. во время приема пищи, желательно запивать щелочной минеральной водой. Они помогают расщеплять жиры, углеводы, белки.
Диета при хроническом панкреатите.
О соблюдении правил питания при остром панкреатите мы уже сказали выше. Сейчас же погорим о правилах питания при хронической форме:
- Питание должно частым и небольшими порциями каждые 3 часа, чтобы не создавать нагрузку на поджелудочную железу.
- Все продукты лучше варить или запекать, и тщательно пережевывать во время приема пищи.
- В питании должны присутствовать липиды, белки и углеводы. Но не рекомендуется смешивать за один прием пищи различные виды белка, жиров или углеводов.
- Обязательно ограничить прием маринадов, жареного, алкоголя, острого, жирного и сладкого, крепких бульонов, хлебобулочных изделий, они негативно отражаются на функциональности поджелудочной железы.
- Также осторожно с продуктами, в которых содержатся химические добавки, поскольку они могут раздражать слизистые ЖКТ.
- Рекомендуется употреблять протеины, жиры, сложные углеводы, которые содержатся в разных видах круп, а также в рационе обязательно должна присутствовать негрубая клетчатка.
- Употребляйте больше белковой пищи растительного происхождения: рис, овсянка, гречка, можно макароны; но ни в коем случае не бобовые. А при употреблении мясных блюд предпочтение следует отдавать нежирным сортам мяса.
- Рыба не имеет никаких противопоказаний, кроме сильно жаренной.
- От употребления молока (особенно жирного) лучше отказаться. Рекомендуется употреблять кисломолочные нежирные продукты, твердые неострые сыры.
- Сахар старайтесь употреблять в минимальном количестве. Подсластит жизнь можно сухофруктами, морковью, бананами.
Более подробно, что можно есть при панкреатите можно прочитать в нашей отдельной статье “Продукты, которые можно есть при панкреатите”.
Панкреатит является заболеванием, требующее комплексного лечения. Очень важно при этом заболевании следить за своим рационом питания, образом жизни и не провоцировать обострение, потому что очень часто хроническая форма приводит к серьезным последствиям или резкому обострению и переходу в острую форму.
Следите за здоровьем своем поджелудочной железы и будьте счастливы!
Автор: Дмитрий Семаков
Читать: «Панкреатит – причины, симптомы и лечение – Часть 1-я»









Добавить комментарий